Esta enfermedad aunque poco conocida y estudiada,
afecta a muchas personas. Se calcula que hay 500 millones de personas en el
mundo afectadas por algún tipo distinto de Linfedema.
Durante muchos años no se ha tenido muy en cuenta, seguramente por desconocimiento. La investigación ha permitido elaborar un sistema de trabajo cuya eficacia está demostrada mediante estudios clínicos.
¿Qué es el linfedema?
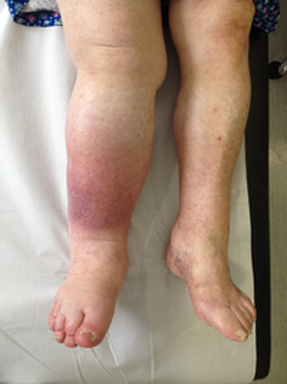
El Linfedema es una inflamación crónica y progresiva de una o varias partes del cuerpo debido a la acumulación de liquido (linfa) en los tejido y la zona intercelular por problemas en el sistema linfático.
La linfa es un líquido amarillento o blanquecino que circula por los vasos linfáticos y que está compuesto por proteínas, agua, hidratos de carbono y células que ayudan a combatir enfermedades e infecciones. Es transportada por el sistema linfático hasta devolverla al sistema sanguíneo.
Muchas proteínas y sustancias debido a su tamaño no pueden ser absorbidas por el sistema sanguíneo, creando mucha carga linfática, el fluido del transporte linfático se bloquea y se sobrecarga produciéndose el linfedema.
Clasificación: Los Linfedemas se dividen básicamente en dos grandes subgrupos:
Linfedema primario o hereditario
Son debidos a las alteraciones congénitas de las vías linfáticas (ausencia, escasez o mal funcionamiento de las vías linfáticas). No tiene causa evidente. En algunos casos el linfedema hereditario se hereda como un rasgo genético dominante. Afecta fundamentalmente a miembros inferiores, es mas frecuente en mujeres y puede aparecer en cualquier etapa de la vida.
Es una enfermedad poco frecuente y se diferencia del linfedema secundario, porque ésta se contrae debido a una lesión en el sistema linfático.
Se estima que una de cada 6.000 personas nacen con linfedema primario y que se trata de una enfermedad que afecta dos veces más a mujeres que a hombres, y aparece en las piernas cuatro veces más que en los brazos. En un 70 por ciento de los casos afecta solamente a una pierna, empezando primero por el pié. No obstante, también puede afectar a ambas piernas, incluyendo muslos, torso, genitales, brazos y cara.
Se distinguen tres formas clínicas:
· Linfedema congénito o enfermedad de Milroy, que se manifiesta desde el nacimiento.
· Linfedema precoz o enfermedad de Meige, que se da entre los 10 y los 35 años.
· Linfedema tardío, que aparece después de los 35 años.
Signos clínicos del linfedema primario:
- Edema rico en proteína, muy duro.
- En un inicio edema líquido, después fibroso.
- El signo de Kaposi Stemmer: imposibilidad de pinzar la piel en la base del segundo dedo debido al aumento de su espesor
- Aumento del volumen del dorso del pie.
- Hundimiento de los surcos transversales.
- Almohadillas retromaleolares.
- Aparición distal, afectación distoproximal.
- Mejoría mínima a la elevación.
Linfedema secundario
Es producido por un daño u obstrucción de los vasos linfáticos debido a una causa externa.
Sus principales causas son:
· Posquirúrgico, debido a las lesiones de los colectores y/o exéresis de los ganglios, como es el caso del cáncer de mama o procesos cancerígenos a nivel del abdomen.
· Posradiación, debido a a aplicación de radioterapia que lesiona los vasos colectores y ganglios linfáticos apareciendo fibrosis.
· Parálisis, la parálisis de un miembro entorpece el bombeo del sistema linfático.
· Insuficiencia Venosa crónica, implicando a menudo los vasos linfáticos (flebolinfedema)
· Parásitos, las larvas filariales, producidos por picaduras de insecto, que bloquean el drenaje linfático.
· Postraumático: Los traumatismos lesionan los colectores o bien las cicatrices profundas cortan su trayecto.
Signos clínicos del linfedema secundario:
- Aparición del edema proximal y afectación centrífuga, aunque existan edemas de afectación distal.
- Signo de Kaposi Stemmer no siempre presente.
Sintomas del linfedema
Entre los principales síntomas que podemos destacar están:
· Pesadez del miembro afectado
· Engrosamiento y deformación del miembro afectado
· Fragilidad de la piel
· Cansancio
· Perdida de sensación táctil
· Perdida de fuerza
· Hinchazón corporal
· Dolor (algunas veces)
Evolución
· El linfedema es una patología crónica, la evolución depende de cada persona. Es una afectación que presenta diferentes grados. En algunas personas la evolución es más rápida que en otras. Sin embargo, pueden existir ciertos factores externos que pueden precipitar dicho empeoramiento, como puede ser una erisipela.
· Es posible, mediante la práctica de hábitos saludables, mantener el edema en estado estacionario e incluso lograr retrocesos a fases anteriores. Cuánto antes se detecte un linfedema será más fácil tomar las medidas adecuadas y la posibilidad de volver a un estadio más leve.
Fases del linfedema
Los estados clínicos de un linfedema se pueden definir de acuerdo con la siguiente clasificación:
· Estadio 0 o estadio infraclínico: El funcionamiento del sistema linfático está alterado pero los mecanismos de compensación no han sido superados. No encontramos edema.
· Estadio I o fase reversible (intermitente): El sistema linfático se sobrecarga, aparece una inflamación suave en la zona afectada por acumulación de líquido rico en proteínas. Al presionar se deja una leve impresión digital, tacto blando. Mejora parcial o totalmente al elevar la extremidad y se puede mejorar aplicando compresión
· Estadio II o edema permanente: La hinchazón está caracterizada por la existencia de líquido rico en proteínas acumulado en los tejidos, y se hace más visible el edema que en la fase anterior. Aparece la fibrosis. Tras presionar digitalmente de forma profunda, la piel tarda de cinco a diez segundos en recuperarse. No mejora al elevar la extremidad.
· Estadio III o Elefantiasis: La hinchazón es extrema, presentando la parte afectada un volumen entre 1,5 y 2 veces su volumen normal. La piel está endurecida y aparecen verrugas en crecimiento, abultamientos y arrugas en los pliegues de flexión. La piel se vuelve muy vulnerable y el riesgo de que se produzca una erisipela en heridas inflamadas es muy alto .Cualquier linfedema, tanto Primarios como Secundarios, que no reciba unos cuidados y atención médica adecuadas, pueden gradualmente llegar a éste estado de grandes desfiguraciones y discapacidad.
Tratamiento
El linfedema no tiene cura, actualmente los fármacos existentes solo ayudan a prevenir y tratar las infecciones.
La Terapia Descongestiva Compleja, es el método más eficaz que se ha descrito hasta el momento para el tratamiento del linfedema.
Esta terapia consta de dos fases. En la primera lo que se persigue es la reducción del edema, y la segunda fase pretende la estabilización y optimización del mismo.
Se trata de una combinación de distintas formas de terapia, donde todos los elementos tienen su contribución especial y la mayor efectividad se logra aplicándolos conjuntamente. Consta de 4 partes, que son:
· Drenaje linfático Manual
· Vendajes
· Cuidados de la piel
· Ejercicios físicos y respiratorios.
El Drenaje Linfático Manual, es una técnica especial y especifica de masaje que entraña bastante dificultad y se debe realizar por especialistas en este tipo de tratamiento debido a su complejidad. Su finalidad es la de acelerar la evacuación de los líquidos excedentes y desechos metabólicos por las vías linfáticas. El tratamiento con Drenaje Linfático Manual es la base fundamental de la terapéutica del linfedema. La herramienta de trabajo son las manos que se adaptan y trabajan con la piel. Se trata de una técnica de masaje que se aplica sobre la superficie de la piel y sigue la localización anatómica de los vasos linfáticos. Es lento e indoloro. El drenaje linfático mejora la calidad y disminuye el volumen intersticial, estimula la reabsorción linfática y la circulación venosa y favorece el automatismo del linfagión.
Terapia de compresión, el flujo de la linfa, aumentado a través del drenaje linfático manual, puede verse intensificado por la terapia de compresión.
Existen vendas y prendas de compresión (medias, mangas, etc). Este material está confeccionado en un tejido de baja elasticidad. Las vendas son más adecuadas durante la primera fase, de reducción del edema, ya que permiten ajustar la presión en función de la reducción que se va consiguiendo. Las medias, manga, han de ser a medida, las cuales se tomarán nada más terminar la primera fase de tratamiento y contribuyen a mantener la reducción del edema lograda en la primera fase. Tienen la ventaja de una mayor rapidez en su aplicación.
Problemas
Debido a que el linfedema causa desfiguración e incapacidad puede ocasionar problemas en el área mental, físico o sexual. Las mujeres que desarrollan linfedema después del tratamiento del cáncer del seno experimentan mayores dificultades en estas áreas que las que no lo desarrollan. Los problemas asociados con el linfedema pueden interferir en su tratamiento, el cual a menudo es doloroso, difícil y lleva mucho tiempo.
El lidiar con un linfedema es difícil, particularmente para aquellas personas que cuentan con poco apoyo social, y algunas reaccionan apartándose de los demás.
MEDIDAS DE PREVENCIÓN Y EDUCACIÓN AL PACIENTE Y FAMILIARES
Su objetivo es evitar la aparición del linfedema o su progresión.
- Mantener una higiene y cuidado de la piel. Evitar productos irritantes sobre la piel.
- Elevar la extremidad para favorecer el retorno venoso.
- Evitar heridas, quemaduras, picaduras y pinchazos (utilizar guantes para tareas domésticas)
- Evitar el frío y el calor excesivo y las exposiciones directas al sol.
- No realizar sobreesfuerzos y no llevar pesos excesivos.
- No utilizar ropa u objetos que aprieten (retirar el reloj, pulseras y anillos del brazo con linfedema) Es recomendable no llevar cinturones o zapatos apretados.
- No depilarse y tener un cuidado extremo con la manicura y pedicura.
- Evitar el sobrepeso y limitar la sal en la alimentación.
- No practicar deportes como el tenis, pesas, aeróbic, etc… La natación es un deporte ideal siempre que la temperatura del agua no supere los 28º C.
- No extraer sangre, no poner inyecciones, ni tomar la presión en la extremidad del linfedema.
- Ante cualquier signo de infección (cambio de color o aumento de temperatura) consultar con el médico.
- Ante cualquier herida debe lavarse inmediatamente con agua y jabón, desinfectar y cubrir. Por pequeña que sea la herida (arañazo, picadura de mosquito, quemadura, etc.) puede ser una entrada de bacterias al brazo y producir una infección. Evitar todos esos peligros.
RECOMENDACIONES
- Beber entre 2 y 3 litros de agua al día.
- Evitar comidas abundantes y grasas. El llevar una dieta rica en verduras y fibra le ayudarán a regular su organismo al estado óptimo.
- Evitar pasar mucho tiempo de pie o sentado. En caso de no poder evitarlo, usar medias de compresión el máximo tiempo posible.
- Evitar cruzar las piernas debido a que no favorece el drenaje linfático automático del cuerpo y facilita la formación de varices.
- Evitar llevar ropas apretadas, en especial pantalones, ropa interior, etc.
- En caso de estar operada de una mastectomía, evitar usar anillos, ropa interior que aprieten y ninguna prenda que pueda obstruir el paso de la circulación de retorno
- Caminar 1 hora diaria.
- Incluir 3 horas de ejercicio a la semana.
- Dormir con el final de la cama un poco elevado.
- Llevar medias de compresión todo el tiempo posible en caso de linfedemas en las piernas y con manga y/o guante de brazo en operaciones de mastectomía en los que sea necesario.
- No se deben llevar zapatos estrechos ni tacones.
- Nunca ir descalzo para evitar heridas e infecciones
- En tiempo frío llevar calcetines calientes.
- No se recomienda el calor directo en el cuerpo (bolsas de agua caliente, estufas, etc)
EJERCICIOS
Deben realizarse 2-3 veces al día, despacio, con una duración máxima de 30 minutos. Pueden realizarse sentado en una silla y es recomendable hacerlos con la manga de contención.
EJERCICIOS PARA MIEMBRO SUPERIOR
1. Ejercicios con ambos brazos:
- Realizar giros con ambos hombros.
- Girar la cabeza hacia la derecha y hacia la izquierda, y en ambas posiciones inclinar ligeramente la cabeza.
- Flexionar ambos brazos al mismo tiempo con las manos cerradas y, a continuación, extenderlos con las manos abiertas.
- Realizar giros con las muñecas.
- Abrir y cerrar los dedos de las manos, con los brazos extendidos a la altura de los hombros.
- Hacer pinza con cada dedo de la mano y el pulgar, alternando las dos manos o de manera simultánea.
2. Ejercicios con una pelota de espuma:
- Apretarla con las dos manos
- Hacerla rodar sobre una pared, estando los brazos extendidos
- Amasarla, con una y las dos manos
- Colocarla en la axila, apretándola despacio con el brazo
- Realizar círculos en una pared con la mano abierta.
- Hacer el movimiento de limpiar.
3. Ejercicios con un palo de madera:
- Sujetarlo con los brazos extendidos hacia delante. Desde esa posición flexionar y extender los codos
- Sujetando el palo con ambas manos de forma que quede vertical soltar una mano y sujetar con la otra, alternativamente.
- Ejercicio de remo
- Ejercicios de hombro, ya que puede ser que, motivado por la cirugía, el hombro pierda movilidad.
EJERCICIOS PARA MIEMBRO INFERIOR
Normas generales: hay que ejecutarlos regularmente todos los días con las medias de compresión o el vendaje prescrito por su médico sin superar los 30 minutos de duración (es mejor realizarlos 2 ó 3 veces al día durante menos tiempo). Además deben realizarse con la mayor concentración posible.
Ejercicios en posición acostado:
1. Ir en bicicleta
2. Pedalear hacia delante
3. Pedalear hacia atrás
4. Pedalear hacia los lados (en decúbito lateral)
5. Apretar las rodillas (hueco poplíteo) contra el suelo, y con la cabeza mirar hacia la punta de los pies
6. Contraer glúteos y levantar el trasero (hacer el puente)
Ejercicios en posición sentado:
1. Los pies hacia arriba y hacia abajo (bombear).
2. Flexionar dedos y extender.
3. En posición sentado, resbalar hacia delante y hacia atrás.
4. Aproximar rodillas al cuerpo y extender.
5. Estirar rodillas y mantener esta posición breves momentos.
Ejercicios caminando:
1. Marcando: la pauta de los dedos y el talón.
2. Caminar de puntillas, talones, con el borde interno y externo del pie.
3. Levantando la rodilla y “aplaudir” por debajo: CIGÜEÑA.
4. Caminar sin pausas.
Ejercicios con una pelota de espuma:
De pie:
1. “Bombear” con el antepie y con el pie entero.
2. Formar un “Halo” con la pierna derecha y pierna izquierda, alrededor de la pelota.
Sentado:
Apretar la pelota entre las rodillas.
Durante muchos años no se ha tenido muy en cuenta, seguramente por desconocimiento. La investigación ha permitido elaborar un sistema de trabajo cuya eficacia está demostrada mediante estudios clínicos.
¿Qué es el linfedema?
El Linfedema es una inflamación crónica y progresiva de una o varias partes del cuerpo debido a la acumulación de liquido (linfa) en los tejido y la zona intercelular por problemas en el sistema linfático.
La linfa es un líquido amarillento o blanquecino que circula por los vasos linfáticos y que está compuesto por proteínas, agua, hidratos de carbono y células que ayudan a combatir enfermedades e infecciones. Es transportada por el sistema linfático hasta devolverla al sistema sanguíneo.
Muchas proteínas y sustancias debido a su tamaño no pueden ser absorbidas por el sistema sanguíneo, creando mucha carga linfática, el fluido del transporte linfático se bloquea y se sobrecarga produciéndose el linfedema.
Clasificación: Los Linfedemas se dividen básicamente en dos grandes subgrupos:
Linfedema primario o hereditario
Son debidos a las alteraciones congénitas de las vías linfáticas (ausencia, escasez o mal funcionamiento de las vías linfáticas). No tiene causa evidente. En algunos casos el linfedema hereditario se hereda como un rasgo genético dominante. Afecta fundamentalmente a miembros inferiores, es mas frecuente en mujeres y puede aparecer en cualquier etapa de la vida.
Es una enfermedad poco frecuente y se diferencia del linfedema secundario, porque ésta se contrae debido a una lesión en el sistema linfático.
Se estima que una de cada 6.000 personas nacen con linfedema primario y que se trata de una enfermedad que afecta dos veces más a mujeres que a hombres, y aparece en las piernas cuatro veces más que en los brazos. En un 70 por ciento de los casos afecta solamente a una pierna, empezando primero por el pié. No obstante, también puede afectar a ambas piernas, incluyendo muslos, torso, genitales, brazos y cara.
Se distinguen tres formas clínicas:
· Linfedema congénito o enfermedad de Milroy, que se manifiesta desde el nacimiento.
· Linfedema precoz o enfermedad de Meige, que se da entre los 10 y los 35 años.
· Linfedema tardío, que aparece después de los 35 años.
Signos clínicos del linfedema primario:
- Edema rico en proteína, muy duro.
- En un inicio edema líquido, después fibroso.
- El signo de Kaposi Stemmer: imposibilidad de pinzar la piel en la base del segundo dedo debido al aumento de su espesor
- Aumento del volumen del dorso del pie.
- Hundimiento de los surcos transversales.
- Almohadillas retromaleolares.
- Aparición distal, afectación distoproximal.
- Mejoría mínima a la elevación.
Linfedema secundario
Es producido por un daño u obstrucción de los vasos linfáticos debido a una causa externa.
Sus principales causas son:
· Posquirúrgico, debido a las lesiones de los colectores y/o exéresis de los ganglios, como es el caso del cáncer de mama o procesos cancerígenos a nivel del abdomen.
· Posradiación, debido a a aplicación de radioterapia que lesiona los vasos colectores y ganglios linfáticos apareciendo fibrosis.
· Parálisis, la parálisis de un miembro entorpece el bombeo del sistema linfático.
· Insuficiencia Venosa crónica, implicando a menudo los vasos linfáticos (flebolinfedema)
· Parásitos, las larvas filariales, producidos por picaduras de insecto, que bloquean el drenaje linfático.
· Postraumático: Los traumatismos lesionan los colectores o bien las cicatrices profundas cortan su trayecto.
Signos clínicos del linfedema secundario:
- Aparición del edema proximal y afectación centrífuga, aunque existan edemas de afectación distal.
- Signo de Kaposi Stemmer no siempre presente.
Sintomas del linfedema
Entre los principales síntomas que podemos destacar están:
· Pesadez del miembro afectado
· Engrosamiento y deformación del miembro afectado
· Fragilidad de la piel
· Cansancio
· Perdida de sensación táctil
· Perdida de fuerza
· Hinchazón corporal
· Dolor (algunas veces)
Evolución
· El linfedema es una patología crónica, la evolución depende de cada persona. Es una afectación que presenta diferentes grados. En algunas personas la evolución es más rápida que en otras. Sin embargo, pueden existir ciertos factores externos que pueden precipitar dicho empeoramiento, como puede ser una erisipela.
· Es posible, mediante la práctica de hábitos saludables, mantener el edema en estado estacionario e incluso lograr retrocesos a fases anteriores. Cuánto antes se detecte un linfedema será más fácil tomar las medidas adecuadas y la posibilidad de volver a un estadio más leve.
Fases del linfedema
Los estados clínicos de un linfedema se pueden definir de acuerdo con la siguiente clasificación:
· Estadio 0 o estadio infraclínico: El funcionamiento del sistema linfático está alterado pero los mecanismos de compensación no han sido superados. No encontramos edema.
· Estadio I o fase reversible (intermitente): El sistema linfático se sobrecarga, aparece una inflamación suave en la zona afectada por acumulación de líquido rico en proteínas. Al presionar se deja una leve impresión digital, tacto blando. Mejora parcial o totalmente al elevar la extremidad y se puede mejorar aplicando compresión
· Estadio II o edema permanente: La hinchazón está caracterizada por la existencia de líquido rico en proteínas acumulado en los tejidos, y se hace más visible el edema que en la fase anterior. Aparece la fibrosis. Tras presionar digitalmente de forma profunda, la piel tarda de cinco a diez segundos en recuperarse. No mejora al elevar la extremidad.
· Estadio III o Elefantiasis: La hinchazón es extrema, presentando la parte afectada un volumen entre 1,5 y 2 veces su volumen normal. La piel está endurecida y aparecen verrugas en crecimiento, abultamientos y arrugas en los pliegues de flexión. La piel se vuelve muy vulnerable y el riesgo de que se produzca una erisipela en heridas inflamadas es muy alto .Cualquier linfedema, tanto Primarios como Secundarios, que no reciba unos cuidados y atención médica adecuadas, pueden gradualmente llegar a éste estado de grandes desfiguraciones y discapacidad.
Tratamiento
El linfedema no tiene cura, actualmente los fármacos existentes solo ayudan a prevenir y tratar las infecciones.
La Terapia Descongestiva Compleja, es el método más eficaz que se ha descrito hasta el momento para el tratamiento del linfedema.
Esta terapia consta de dos fases. En la primera lo que se persigue es la reducción del edema, y la segunda fase pretende la estabilización y optimización del mismo.
Se trata de una combinación de distintas formas de terapia, donde todos los elementos tienen su contribución especial y la mayor efectividad se logra aplicándolos conjuntamente. Consta de 4 partes, que son:
· Drenaje linfático Manual
· Vendajes
· Cuidados de la piel
· Ejercicios físicos y respiratorios.
El Drenaje Linfático Manual, es una técnica especial y especifica de masaje que entraña bastante dificultad y se debe realizar por especialistas en este tipo de tratamiento debido a su complejidad. Su finalidad es la de acelerar la evacuación de los líquidos excedentes y desechos metabólicos por las vías linfáticas. El tratamiento con Drenaje Linfático Manual es la base fundamental de la terapéutica del linfedema. La herramienta de trabajo son las manos que se adaptan y trabajan con la piel. Se trata de una técnica de masaje que se aplica sobre la superficie de la piel y sigue la localización anatómica de los vasos linfáticos. Es lento e indoloro. El drenaje linfático mejora la calidad y disminuye el volumen intersticial, estimula la reabsorción linfática y la circulación venosa y favorece el automatismo del linfagión.
Terapia de compresión, el flujo de la linfa, aumentado a través del drenaje linfático manual, puede verse intensificado por la terapia de compresión.
Existen vendas y prendas de compresión (medias, mangas, etc). Este material está confeccionado en un tejido de baja elasticidad. Las vendas son más adecuadas durante la primera fase, de reducción del edema, ya que permiten ajustar la presión en función de la reducción que se va consiguiendo. Las medias, manga, han de ser a medida, las cuales se tomarán nada más terminar la primera fase de tratamiento y contribuyen a mantener la reducción del edema lograda en la primera fase. Tienen la ventaja de una mayor rapidez en su aplicación.
Problemas
Debido a que el linfedema causa desfiguración e incapacidad puede ocasionar problemas en el área mental, físico o sexual. Las mujeres que desarrollan linfedema después del tratamiento del cáncer del seno experimentan mayores dificultades en estas áreas que las que no lo desarrollan. Los problemas asociados con el linfedema pueden interferir en su tratamiento, el cual a menudo es doloroso, difícil y lleva mucho tiempo.
El lidiar con un linfedema es difícil, particularmente para aquellas personas que cuentan con poco apoyo social, y algunas reaccionan apartándose de los demás.
MEDIDAS DE PREVENCIÓN Y EDUCACIÓN AL PACIENTE Y FAMILIARES
Su objetivo es evitar la aparición del linfedema o su progresión.
- Mantener una higiene y cuidado de la piel. Evitar productos irritantes sobre la piel.
- Elevar la extremidad para favorecer el retorno venoso.
- Evitar heridas, quemaduras, picaduras y pinchazos (utilizar guantes para tareas domésticas)
- Evitar el frío y el calor excesivo y las exposiciones directas al sol.
- No realizar sobreesfuerzos y no llevar pesos excesivos.
- No utilizar ropa u objetos que aprieten (retirar el reloj, pulseras y anillos del brazo con linfedema) Es recomendable no llevar cinturones o zapatos apretados.
- No depilarse y tener un cuidado extremo con la manicura y pedicura.
- Evitar el sobrepeso y limitar la sal en la alimentación.
- No practicar deportes como el tenis, pesas, aeróbic, etc… La natación es un deporte ideal siempre que la temperatura del agua no supere los 28º C.
- No extraer sangre, no poner inyecciones, ni tomar la presión en la extremidad del linfedema.
- Ante cualquier signo de infección (cambio de color o aumento de temperatura) consultar con el médico.
- Ante cualquier herida debe lavarse inmediatamente con agua y jabón, desinfectar y cubrir. Por pequeña que sea la herida (arañazo, picadura de mosquito, quemadura, etc.) puede ser una entrada de bacterias al brazo y producir una infección. Evitar todos esos peligros.
RECOMENDACIONES
- Beber entre 2 y 3 litros de agua al día.
- Evitar comidas abundantes y grasas. El llevar una dieta rica en verduras y fibra le ayudarán a regular su organismo al estado óptimo.
- Evitar pasar mucho tiempo de pie o sentado. En caso de no poder evitarlo, usar medias de compresión el máximo tiempo posible.
- Evitar cruzar las piernas debido a que no favorece el drenaje linfático automático del cuerpo y facilita la formación de varices.
- Evitar llevar ropas apretadas, en especial pantalones, ropa interior, etc.
- En caso de estar operada de una mastectomía, evitar usar anillos, ropa interior que aprieten y ninguna prenda que pueda obstruir el paso de la circulación de retorno
- Caminar 1 hora diaria.
- Incluir 3 horas de ejercicio a la semana.
- Dormir con el final de la cama un poco elevado.
- Llevar medias de compresión todo el tiempo posible en caso de linfedemas en las piernas y con manga y/o guante de brazo en operaciones de mastectomía en los que sea necesario.
- No se deben llevar zapatos estrechos ni tacones.
- Nunca ir descalzo para evitar heridas e infecciones
- En tiempo frío llevar calcetines calientes.
- No se recomienda el calor directo en el cuerpo (bolsas de agua caliente, estufas, etc)
EJERCICIOS
Deben realizarse 2-3 veces al día, despacio, con una duración máxima de 30 minutos. Pueden realizarse sentado en una silla y es recomendable hacerlos con la manga de contención.
EJERCICIOS PARA MIEMBRO SUPERIOR
1. Ejercicios con ambos brazos:
- Realizar giros con ambos hombros.
- Girar la cabeza hacia la derecha y hacia la izquierda, y en ambas posiciones inclinar ligeramente la cabeza.
- Flexionar ambos brazos al mismo tiempo con las manos cerradas y, a continuación, extenderlos con las manos abiertas.
- Realizar giros con las muñecas.
- Abrir y cerrar los dedos de las manos, con los brazos extendidos a la altura de los hombros.
- Hacer pinza con cada dedo de la mano y el pulgar, alternando las dos manos o de manera simultánea.
2. Ejercicios con una pelota de espuma:
- Apretarla con las dos manos
- Hacerla rodar sobre una pared, estando los brazos extendidos
- Amasarla, con una y las dos manos
- Colocarla en la axila, apretándola despacio con el brazo
- Realizar círculos en una pared con la mano abierta.
- Hacer el movimiento de limpiar.
3. Ejercicios con un palo de madera:
- Sujetarlo con los brazos extendidos hacia delante. Desde esa posición flexionar y extender los codos
- Sujetando el palo con ambas manos de forma que quede vertical soltar una mano y sujetar con la otra, alternativamente.
- Ejercicio de remo
- Ejercicios de hombro, ya que puede ser que, motivado por la cirugía, el hombro pierda movilidad.
EJERCICIOS PARA MIEMBRO INFERIOR
Normas generales: hay que ejecutarlos regularmente todos los días con las medias de compresión o el vendaje prescrito por su médico sin superar los 30 minutos de duración (es mejor realizarlos 2 ó 3 veces al día durante menos tiempo). Además deben realizarse con la mayor concentración posible.
Ejercicios en posición acostado:
1. Ir en bicicleta
2. Pedalear hacia delante
3. Pedalear hacia atrás
4. Pedalear hacia los lados (en decúbito lateral)
5. Apretar las rodillas (hueco poplíteo) contra el suelo, y con la cabeza mirar hacia la punta de los pies
6. Contraer glúteos y levantar el trasero (hacer el puente)
Ejercicios en posición sentado:
1. Los pies hacia arriba y hacia abajo (bombear).
2. Flexionar dedos y extender.
3. En posición sentado, resbalar hacia delante y hacia atrás.
4. Aproximar rodillas al cuerpo y extender.
5. Estirar rodillas y mantener esta posición breves momentos.
Ejercicios caminando:
1. Marcando: la pauta de los dedos y el talón.
2. Caminar de puntillas, talones, con el borde interno y externo del pie.
3. Levantando la rodilla y “aplaudir” por debajo: CIGÜEÑA.
4. Caminar sin pausas.
Ejercicios con una pelota de espuma:
De pie:
1. “Bombear” con el antepie y con el pie entero.
2. Formar un “Halo” con la pierna derecha y pierna izquierda, alrededor de la pelota.
Sentado:
Apretar la pelota entre las rodillas.

